HL7 – Die Familie von Kommunikationsstandards für das Gesundheitswesen
Problemstellung
Mit dem Zwang zur Effizienzsteigerung, Rationalisierung und Erhöhung der Versorgungsqualität hält die EDV mehr und mehr Einzug in die Krankenversorgung.
Es gibt jedoch kein umfassendes Informationssystem, das alle Belange innerhalb der Krankenhäuser und in den übrigen Bereichen des Gesundheitswesens vollständig abdecken kann. Deshalb wird es nach wie vor notwendig sein, EDV-Systeme von verschiedenen Anbietern einzusetzen. Für eine kooperative Datenverarbeitung sind diese Systeme miteinander funktional zu koppeln – sie müssen kommunizieren.
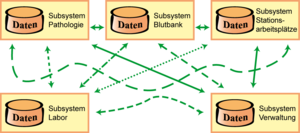 So wie zum Beispiel ein Krankenhaus arbeitsteilig organisiert ist, sollten auch seine Informationssysteme reibungslos zusammenarbeiten. Die Systeme müssen in der Lange sein, sowohl physikalisch als auch logisch miteinander zu kommunizieren. Dazu benötigten wir ein modernes Netzwerk, das einen uneingeschränkten Austausch von Daten und Informationen ermöglicht. Es muss für jeden Anbieter von EDV-Systemen selbstverständlich sein, dass sich die von ihm angebotene Software ohne Probleme in eine Kommunikationslandschaft einfügen kann. Die Investition wird für den Anwender gesichert, indem die einzelnen Systeme im Sinne ihrer Funktionalität jederzeit ergänzbar oder gar austauschbar sind, dem Anwender also möglichst freie Hand gelassen wird. Die Idealvorstellung ist, dass bei Einsatz eines neuen Systems in einer beliebigen Leistungsstelle die Kommunikation mit anderen, bereits vorhandenen Systemen schlüsselfertig vorliegt und sofort mit dem Datenaustausch begonnen werden kann („plug and play“).
So wie zum Beispiel ein Krankenhaus arbeitsteilig organisiert ist, sollten auch seine Informationssysteme reibungslos zusammenarbeiten. Die Systeme müssen in der Lange sein, sowohl physikalisch als auch logisch miteinander zu kommunizieren. Dazu benötigten wir ein modernes Netzwerk, das einen uneingeschränkten Austausch von Daten und Informationen ermöglicht. Es muss für jeden Anbieter von EDV-Systemen selbstverständlich sein, dass sich die von ihm angebotene Software ohne Probleme in eine Kommunikationslandschaft einfügen kann. Die Investition wird für den Anwender gesichert, indem die einzelnen Systeme im Sinne ihrer Funktionalität jederzeit ergänzbar oder gar austauschbar sind, dem Anwender also möglichst freie Hand gelassen wird. Die Idealvorstellung ist, dass bei Einsatz eines neuen Systems in einer beliebigen Leistungsstelle die Kommunikation mit anderen, bereits vorhandenen Systemen schlüsselfertig vorliegt und sofort mit dem Datenaustausch begonnen werden kann („plug and play“).
 Häufig ist es jedoch noch so, dass sich mit jedem Einsatz eines neuen Systems die Sprachverwirrung wie beim „Turm zu Babylon“ noch etwas vergrößert und die Sprachvielfalt um einen weiteren Dialekt erweitert wird. Da jedes neue System unter hohem personellen Einsatz des Lieferanten und/oder Anwenders an die im eigenen Haus üblichen Dialekte angepasst werden muss, entstehen enorme Kosten.
Häufig ist es jedoch noch so, dass sich mit jedem Einsatz eines neuen Systems die Sprachverwirrung wie beim „Turm zu Babylon“ noch etwas vergrößert und die Sprachvielfalt um einen weiteren Dialekt erweitert wird. Da jedes neue System unter hohem personellen Einsatz des Lieferanten und/oder Anwenders an die im eigenen Haus üblichen Dialekte angepasst werden muss, entstehen enorme Kosten.
Manchmal wird dieser Aufwand gescheut, was letzten Endes dazu führt, dass die Systeme untereinander keine Daten austauschen können. Die fehlende Kommunikation muss dann manuell durch das Krankenhauspersonal kompensiert werden, indem es Belege erstellt oder druckt, die Daten wieder eingibt und sich so mit den produzierten Medienbrüchen auseinandersetzt.
Noch heterogener stellt sich die Situation dar, wenn man die sektorenübergreifende Kommunikation betrachtet, also Austausch von Gesundheitsinformationen über Organisationsgrenzen hinweg.
Problemlösung
Um die zwischen den Systemen notwendigen Schnittstellen zu standardisieren, steht mit HL7 eine wertvolle Hilfe bei der Implementierung zur Verfügung. HL7 wurde in den USA entwickelt und ist dort seit langer Zeit ein offizieller Standard. Bereits 1987 hat sich in den USA eine Organisation etabliert, die eine Standardisierung der Kommunikation im Krankenhaus und im gesamten Gesundheitswesen verfolgt – die Gruppe Health Level Seven oder kurz HL7. Heute gibt es in vielen Ländern nationale HL7-Vertretungen (Affiliates) und in einigen Ländern ist der Standard bereits obligatorisch.
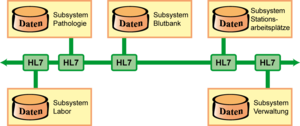 HL7 spezifiziert Kommunikationsinhalte und Austauschformate auf der Anwendungsebene. Im Schichtenmodell der Kommunikation zwischen offenen Systemen ist diese Ebene die siebte, was zum Namen HL7 geführt hat. Wichtig ist dabei, dass die Kommunikationslösungen unabhängig von der verwendeten Software sowie der zugrunde liegenden Hardware und dem gewählten Netzwerk sind. Somit bleibt hier dem Anwender freie Hand für eine optimale Lösung.
HL7 spezifiziert Kommunikationsinhalte und Austauschformate auf der Anwendungsebene. Im Schichtenmodell der Kommunikation zwischen offenen Systemen ist diese Ebene die siebte, was zum Namen HL7 geführt hat. Wichtig ist dabei, dass die Kommunikationslösungen unabhängig von der verwendeten Software sowie der zugrunde liegenden Hardware und dem gewählten Netzwerk sind. Somit bleibt hier dem Anwender freie Hand für eine optimale Lösung.
Der speziell für das Gesundheitswesen entwickelte Kommunikationsstandard HL7 ermöglicht die Kommunikation zwischen nahezu allen Institutionen und Bereichen des Gesundheitswesens. Mit HL7 lassen sich alle wesentlichen Kommunikationsaufgaben abwickeln und die Effizienz der Kommunikationsvorgänge entscheidend verbessern.
HL7 ist eine ganze Familie von Standards. Wichtige „Mitglieder“ sind im Folgenden genannt:
- HL7 Version 2, vornehmlich in Krankenhäusern zwischen den dort etablierten Systemen eingesetzt
- HL7 Version 3 für sektorenübergreifenden XML-basierten Nachrichtenaustausch im gesamten Gesundheitswesen
- Clinical Document Architecture (CDA) als Teil von Version 3 für Struktur und Inhalt medizinischer Dokumente
- Arden Syntax zur regelbasierten Wissensrepräsentation in einem standardisierten austauschbaren Format
- CCOW zur visuellen Integration unterschiedlicher Anwendungen auf einem Desktop.
Ergänzend zu den Standards sind passende Terminologien bedeutungsvoll, die von anderen Organisationen verwaltet werden und zur semantischen Interoperabilität wesentlich beitragen. Hier seien einige Terminologien genannt:
- LOINC (Logical Observation Identifier Names and Codes)
- Snomed-CT (Systematized Nomenclature of Medicine – Clinical Terms)
- ICD (Internationale Klassifikation der Krankheiten)
- ICF (Funktionsfähigkeit, Behinderung und Gesundheit)
- MedDRA (Medical Dictionary for Regulatory Activities)
- ISO-Tabellen (Ländercodes, Sprachen etc.)
- UCUM (Unified Code for Units of Measure) für Maßeinheiten.
Begriffserklärung
Interoperabilität ist die Fähigkeit von Systemen, zusammenzuarbeiten. Dabei werden einschlägige Normen genutzt. Man unterscheidet strukturelle und syntaktische Interoperabilität. Semantische Interoperabilität beinhaltet zudem die bedeutungserhaltende Interpretation von Daten und wird zusätzlich durch gemeinsame Informationsmodelle und Terminologien erreicht. Schließlich fußt Organisatorische bzw. Service-Interoperabilität auf harmonisierten Geschäftsprozessen (Business Architecture).